
Sección 1:
Alteraciones de la nutrición
1 / NUTRICIÓN: CONSIDERACIONES GENERALES
La nutrición es la ciencia de los alimentos y de su relación con la salud.
Las ciencias de la nutrición tratan de la naturaleza y la distribución de los nutrientes en los alimentos, de sus efectos metabólicos y de las consecuencias de la ingesta insuficiente de alimentos. Los nutrientes son compuestos químicos contenidos en los alimentos que se absorben y utilizan para mantener la salud. Algunos nutrientes son esenciales porque el organismo no puede sintetizarlos y por ello tienen que ser obtenidos de la dieta. Entre los nutrientes esenciales hay vitaminas, elementos, aminoácidos, ácidos grasos y cierta cantidad de hidratos de carbono como fuentes de energía. Los nutrientes no esenciales son aquellos que el organismo puede sintetizar a partir de otros compuestos, aunque también pueden obtenerse de la dieta. Los nutrientes se dividen generalmente en macronutrientes y micronutrientes.
Macronutrientes
Los macronutrientes constituyen la mayor parte de la dieta y suministran energía, así como los nutrientes esenciales imprescindibles para el crecimiento, el sostenimiento y la actividad. Son macronutrientes los hidratos de carbono, las grasas (incluidos los ácidos grasos esenciales), las proteínas, los macroelementos y el agua. Los hidratos de carbono son convertidos a glucosa y otros monosacáridos, las grasas a ácidos grasos y glicerol y las proteínas a péptidos y aminoácidos. Estos macronutrientes son intercambiables como fuentes de energía; las grasas proporcionan 9 kcal/g; las proteínas y los hidratos de carbono, 4 kcal/g. El etanol, que no suele considerarse un nutriente, proporciona 7 kcal/g.
Los hidratos de carbono y las grasas ahorran proteínas tisulares. Si no se dispone de suficientes calorías no proteicas, sea procedentes de la dieta o de las reservas tisulares (particularmente de la grasa), las proteínas no pueden utilizarse con eficiencia para el mantenimiento, la reposición o el crecimiento de los tejidos, y se necesitan cantidades considerablemente mayores de proteínas en la dieta para que haya un balance nitrogenado positivo.
Aminoácidos esenciales (AAE). Son componentes de las proteínas que resultan ser esenciales en la dieta. De los 20 aminoácidos de las proteínas, 9 son esenciales, es decir, necesarios en la dieta porque no pueden sintetizarse en el organismo. Ocho AAE son necesarios para todos los seres humanos. Los lactantes necesitan uno más, la histidina.
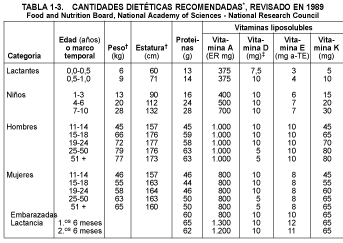
Las cantidades dietéticas recomendadas (CDR) para las proteínas disminuyen desde 2,2 g/kg en lactantes de 3 meses de edad hasta 1,2 g/kg en niños de 5 años y a 0,8 g/kg en adultos. Las necesidades de proteínas dietéticas están correlacionadas con la tasa de crecimiento, la cual varía en épocas distintas del ciclo vital. Las diferentes necesidades de proteínas se reflejan en las necesidades de AAE (v. tabla 1-1). La cantidad total de AAE necesaria para los lactantes (715 mg/kg/día) representa el 32% de sus necesidades de proteínas totales; los 231 mg/kg/día necesarios para los niños de 10 a 12 años representan un 20%, y los 86 mg/kg/día necesarios para los adultos representan un 11%, respectivamente.

La composición de aminoácidos de las proteínas varía considerablemente. La medida en que una proteína coincide con la composición de aminoácidos de los tejidos animales determina su valor biológico (VB). Una coincidencia perfecta la posee la ovoalbúmina, con un valor biológico de 100. Las proteínas de origen animal en la leche y la carne tienen un alto VB (~90), mientras que las proteínas de cereales y verduras tienen un VB más bajo (~40), y algunas proteínas derivadas, como la gelatina, que carece de triptófano y de valina, tiene un VB igual a cero. La complementación entre diferentes proteínas en la dieta determina el VB global de la dieta. Las CDR para proteínas parten de la suposición de que una dieta mixta promedia tiene un VB de 70.
Los ácidos grasos esenciales (AGE) se necesitan en cantidades equivalentes a 6-10% de la ingesta de grasa (equivalente a 5-10 g/día). Incluyen los ácidos grasos w-6 (n-6) -ácido linoleico (ácido cis-9, 12-octadecadienoico) y el ácido araquidónico (ácido cis-5, 8, 11, 14-eicosatetraenoico-, y los ácidos grasos w-6 (n-3) -ácido linolénico (cis-9, 12, 15-octadecatrienoico), ácido cis-5, 8, 11, 14, 17-eicosapentaenoico y el ácido cis-4, 7, 10, 13, 16, 19-docosahexaenoico. Los AGE tienen que ser proporcionados por la dieta: los aceites vegetales contienen ácido linoleico
y ácido linolénico, y los aceites de pescado marino, ácido eicosapentaenoico y ácido docosahexaenoico. No obstante, algunos AGE pueden producirse a partir de otros. Por ejemplo, el organismo puede producir ácido araquidónico a partir del ácido linoleico, y los ácidos eicosapentaenoico y docosahexanoico pueden sintetizarse en parte a partir del ácido linolénico, aunque el aceite de pescado es una fuente más eficiente. Los AGE se necesitan para la formación de diversos eicosanoides, entre ellos prostaglandinas, tromboxanos, prostaciclinas y leucotrienos (v. también Deficiencia de ácidos grasos esenciales, cap. 2). Los ácidos grasos w-3 parecen representar un papel en la reducción del riesgo de arteriopatía coronaria (v. Modificación dietética, cap. 202). Todos los AGE son ácidos grasos poliinsaturados (AGPI), pero no todos los AGPI son AGE.
El ser humano necesita los macroelementos -sodio, cloro, potasio, calcio, fósforo y magnesio- en cantidades de unos gramos por día (v. tabla 1-2). El agua también es considerada como un macronutriente, puesto que se necesita en cantidades de 1 ml/kcal de energía consumida, o alrededor de 2.500 ml/día (v. Metabolismo de agua y sodio, cap. 12).






Micronutrientes
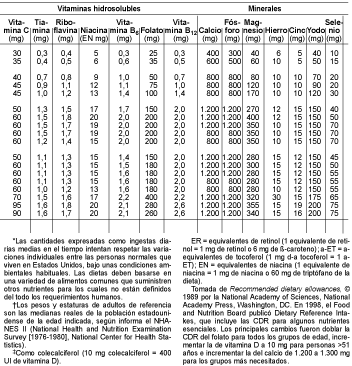
Las vitaminas, que se clasifican en liposolubles o hidrosolubles, y los oligoelementos son micronutrientes (v. tabla 1-2). Las vitaminas hidrosolubles son la vitamina C (ácido ascórbico) y los ocho miembros del complejo de la vitamina B: tiamina (vitamina B1), riboflavina (vitamina B2), niacina, piridoxina (vitamina B6), ácido fólico, cobalamina (vitamina B12), biotina y ácido pantoténico. Las vitaminas liposolubles son: retinol (vitamina A), colecalciferol y ergocalciferol (vitamina D), a-tocoferol (vitamina E) y filoquinona y menaquinona (vitamina K). Sólo las vitaminas A, E y B12 se almacenan en una medida significativa en el organismo.
Los oligoelementos esenciales son hierro, yodo, flúor, cinc, cromo, selenio, manganeso, molibdeno y cobre. A excepción de flúor y cromo, cada uno de esos elementos está incorporado en enzimas u hormonas necesarias en el metabolismo. El flúor forma un compuesto con el calcio (CaF2) que estabiliza la matriz mineral en huesos y dientes y evita la caída de éstos. A excepción del hierro y el cinc, las deficiencias de los microelementos son raras en la práctica clínica en los países industrializados (v. caps. 3 y 4).
En el caso de otros oligoelementos implicados en la nutrición animal (p. ej., aluminio, arsénico, boro, cobalto, níquel, silicio y vanadio) no se ha establecido que sean necesarios para los seres humanos. Todos los oligoelementos son tóxicos en grandes cantidades, y algunos (arsénico, níquel y cromo) han sido implicados como causas de cáncer. En el organismo son tóxicos plomo, cadmio, bario y estroncio, pero el oro y la plata son inertes como componentes de los dientes.
Otras sustancias dietéticas
La dieta humana diaria contiene unas 100.000 sustancias químicas (p. ej., una taza de café contiene 1.000). De ellas, sólo 300 se clasifican como nutrientes, y 45 como nutrientes esenciales. Sin embargo, muchas de las demás sustancias son útiles. Por ejemplo, los aditivos alimentarios
(p. ej., conservantes, emulsionantes, antioxidantes y estabilizadores) mejoran la producción, el procesamiento, el almacenamiento y el envasado de los alimentos. Componentes minoritarios (como especias, aromas, olores, colorantes, productos fitoquímicos y muchos productos naturales) mejoran el aspecto, el sabor y la estabilidad de los alimentos.
La fibra, presente en varias formas (p. ej., celulosa, hemicelulosa, pectinas y gomas), también resulta útil. Los diferentes componentes de la fibra dietética actúan de diversas formas según su estructura y su solubilidad. La fibra estimula la motilidad del tracto GI y contribuye a la prevención del estreñimiento y al tratamiento de la enfermedad diverticular (v. caps. 27 y 33). Los alimentos ricos en fibra soluble reducen el ascenso posprandial de la glucemia y forman parte a veces del tratamiento de la diabetes mellitus (v. cap. 13). Las frutas y los vegetales ricos en gomas guar y pectinas tienden a reducir el colesterol plasmático mediante el aumento de la conversión del colesterol a ácidos biliares. Se cree que la fibra aumenta la eliminación de sustancias cancerígenas producidas por las bacterias en el intestino grueso. Los hallazgos epidemiológicos apoyan fuertemente una asociación entre el cáncer de colon y una ingesta pobre de fibra y un efecto beneficioso de la fibra en trastornos intestinales funcionales, apendicitis, enfermedad de Crohn, obesidad, venas varicosas y hemorroides, pero el mecanismo no está claro.
La dieta occidental típica es pobre en fibra (unos 12 g/día) debido a la elevada ingesta de harina de trigo muy refinada y al escaso consumo de frutas y verduras. Se recomienda por lo general un aumento de la ingesta de fibra a unos 30 g/día mediante el consumo de más cereales, verduras y frutas.
Necesidades nutricionales
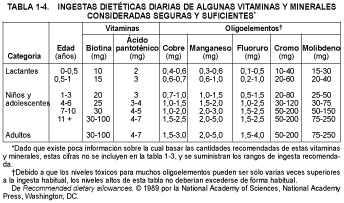
El objetivo de una dieta adecuada es lograr y mantener una composición corporal deseable y un potencial alto de trabajo físico y mental. Las necesidades dietéticas diarias en nutrientes esenciales, incluidas las fuentes de energía, dependen de la edad, el sexo, la estatura, el peso corporal y la actividad metabólica y física. El Food and Nutrition Board de la National Academy of Sciencies/National Research Council y el US Department of Agriculture (USDA) revisan periódicamente la literatura científica sobre necesidades humanas para 45 nutrientes esenciales. El Food and Nutrition Board publica cada 5 años las cantidades dietéticas recomendadas (CDR), las cuales se calculan para satisfacer las necesidades de todas las personas sanas, con un factor de seguridad significativo (v. tabla 1-3). Para las vitaminas y los elementos, sobre los cuales se tiene menos información, se han estimado las ingestas dietéticas diarias suficientes y seguras (v. tabla 1-4).
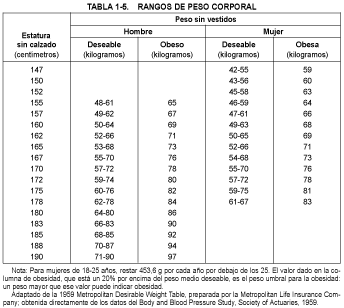
Para conservar una buena salud, la composición del organismo tiene que mantenerse dentro de unos límites razonables. Esto exige equilibrar el aporte de energía con el gasto energético. Si el aporte de energía supera al gasto, o éste disminuye, el peso corporal aumenta, con resultado de obesidad (v. cap. 5). Recíprocamente, si el aporte de energía es menor que el gasto, se pierde peso. Como guías para una composición corporal deseable se emplean los estándares de peso corporal corregidos para la estatura (v. tabla 1-5) y el índice de masa corporal, que es igual al peso (en kg) dividido por el cuadrado de la estatura (en metros) (v. más adelante).
Las dietas para mujeres embarazadas se estudian en Cuidados prenatales (cap. 249), y las dietas para lactantes en Nutrición infantil (cap. 256).
Información nutricional para el público
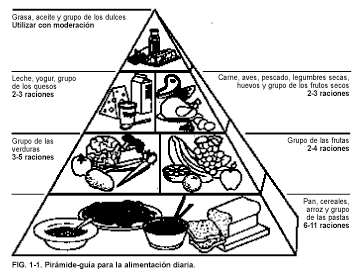
Como guía para una dieta equilibrada, el USDA sugirió inicialmente los cuatro grupos de alimentos básicos (productos lácteos, carnes y vegetales ricos en proteínas, cereales y panes, frutas y verduras). En 1992, el USDA propuso la pirámide-guía de los alimentos (v. fig. 1-1) como una guía mejor. En la pirámide se aumentó la ingesta de cereales (desde 4 raciones a 6-11 raciones), las frutas y verduras se dividieron en 2 grupos (con 2 a 4 y 3 a 5 raciones, respectivamente), la ingesta de productos lácteos y carne se mantuvo (de 2 a 3 raciones), y se creó un grupo de grasas, aceites y dulces (a utilizar «frugalmente»). El número de raciones recomendadas varía en función de las necesidades energéticas de la persona, las cuales pueden oscilar desde 1.600 a >2.400 calorías/día.
La nueva guía de alimentación recomienda reducir la ingesta de grasa hasta aproximadamente un 30% de las calorías y aumentar la ingesta de frutas, verduras y cereales. Su finalidad es aportar nutrientes esenciales como parte de una dieta sana. Con este fin, el Department of Health and Human Science del USDA ha elaborado directrices nutricionales generales que complementan la pirámide-guía de la alimentación.
NUTRICIÓN EN MEDICINA CLÍNICA
La nutrición influye sobre la práctica clínica en todas las ramas de la medicina y es importante
en todas las etapas de la vida. La nutrición clínica es la aplicación de los principios de la ciencia de la nutrición y la práctica médica al diagnóstico, el tratamiento y la prevención de la enfermedad humana causada por deficiencia, exceso o desequilibrio metabólico de nutrientes.
La malnutrición y otros estados carenciales, como marasmo, kwashiorkor, xeroftalmía y raquitismo, son causas importantes de morbididad y mortalidad no sólo en países en curso de desarrollo sino también en países industrializados en condiciones de escasez (v. cap. 2). La malnutrición se presenta en la adicción al alcohol y las drogas, en enfermedades prolongadas de diversas etiologías y como complicación de algunos procedimientos quirúrgicos y médicos.
La nutrición está comprometida en muchas enfermedades sistémicas, a veces con efectos graves sobre el pronóstico para la curación. Muchos centros médicos han establecido por ello equipos de apoyo de la nutrición multidisciplinares con médicos, cirujanos, enfermeras, dietistas, farmacéuticos y técnicos de laboratorio. Un equipo de esa clase identifica a los Pacientes que necesitan apoyo nutricional, determina su estado de nutrición, recomienda dietas terapéuticas y proporciona seguimiento a largo plazo. Si no es posible mantener una ingesta suficiente por vía oral, se administra la nutrición enteral o parenteral que sea precisa.
Los factores nutricionales también pueden representar un papel en la etiología de varias enfermedades degenerativas crónicas, como cáncer, hipertensión y arteriopatía coronaria. En el tratamiento de muchos trastornos metabólicos congénitos, como la galactosemia y la fenilcetonuria, es importante el uso de dietas especiales.
VALORACIÓN DEL ESTADO NUTRICIONAL
La valoración del estado nutricional debería formar parte de cualquier evaluación general de la salud, incluyendo historia, exploración física y pruebas de laboratorio seleccionadas (v. también cap. 2). Los aspectos pertinentes pueden ser la tasa de crecimiento y desarrollo en lactantes y niños, la composición corporal en niños y adultos o la presencia de carencias y excesos específicos de nutrientes esenciales en cualquier Paciente.
Historia
La historia nutricional está entremezclada inevitablemente con la historia médica, lo cual suele proporcionar indicios de la naturaleza de la enfermedad nutricional. Por ejemplo, una historia de hemorragia GI puede explicar la presencia de una anemia ferropénica; el tratamiento del acné con vitamina A puede conducir a toxicidad por vitamina A manifestada por cefalea, náuseas y diplopía, y una glándula tiroides aumentada de tamaño puede deberse a deficiencia de yodo. Afecciones que predisponen a enfermedad nutricional son: delgadez intensa, sobrepeso marcado, pérdida de peso reciente, alcoholismo, malabsorción, hipertiroidismo, fiebre prolongada, sepsis, dietas caprichosas, consumo de fármacos y trastornos psiquiátricos.
La historia dietética debe incluir una relación de los alimentos consumidos en las últimas 24 horas, así como un cuestionario sobre la frecuencia de las comidas que interrogue sobre cuáles son los alimentos o los grupos de alimentos consumidos habitualmente. Puede obtenerse información más detallada a partir de un diario de alimentación, en el cual el Paciente registre lo que ha comido durante un período de 3 días, o una dieta ad libitum equilibrada, en la que el alimento es elegido por el Paciente y pesado cada día durante
3 días a la semana. Este último método es el más exacto y suele reservarse para la investigación clínica.
Exploración física
La exploración física puede proporcionar indicios de la enfermedad nutricional. Cualquier sistema corporal puede verse afectado por una enfermedad nutricional. Por ejemplo, el SNC se ve afectado en la pelagra, el beriberi, la carencia o el exceso de piridoxina y la deficiencia de vitamina B12. El gusto y el olfato se ven afectados en la deficiencia de cinc. La hipertensión, la diabetes y la arteriopatía coronaria se asocian con la obesidad. El aparato GI puede lesionarse por malnutrición y alcoholismo. La cavidad bucal (labios, lengua, dientes, encías y mucosa bucal) se ve afectada en la deficiencia vitamínica del complejo B y en el escorbuto. Los efectos de la malnutrición sobre la piel pueden incluir erupciones, hemorragias petequiales, equimosis, pigmentación, edema y sequedad. Los huesos y las articulaciones están enfermos en el raquitismo, la osteomalacia, la osteoporosis y el escorbuto.
Determinaciones antropométricas
Estatura y peso se miden generalmente como parte de la exploración física. Otras determinaciones antropométricas son el grosor del pliegue cutáneo y la circunferencia en la mitad del brazo.
Estatura y peso son imprescindibles para el cálculo del peso deseable y de las proporciones corporales. Los intervalos de los pesos deseables, que son aproximadamente iguales a los pesos habituales a la edad de 25 años, se muestran en la tabla 1-5. Esta tabla incluye también el peso por encima del cual una persona es considerada obesa. El índice de masa corporal (IMC) -peso (kg)/estatura (m2)- es una guía de la composición corporal deseable. Valores >27 = obeso; 25 a 27 = sobrepeso; 20 a 25 = normal; 18 a 20 = delgado, y <18 = hiponutrido. Valores <12 son incompatibles con la vida. El intervalo del IMC normal generalmente aceptado corresponde al intervalo de pesos deseables de la tabla 1-5. Los estándares para el crecimiento y la ganancia de peso de lactantes, niños y adolescentes se tratan en Crecimiento y desarrollo físico (cap. 256) y en Crecimiento y desarrollo normal (cap. 275).
La distribución de la grasa corporal también es importante. En hombres y mujeres, la grasa distribuida predominantemente en la parte superior del cuerpo (abdomen y hombros) está más estrechamente asociada con enfermedad cardiovascular y cerebrovascular, hipertensión y diabetes mellitus que la grasa de la parte inferior del cuerpo (caderas y piernas).
El pliegue cutáneo del tríceps (PCT) proporciona una estimación de los depósitos de grasa. Alrededor de un 50% del tejido adiposo de una persona media está debajo de la piel. El pliegue cutáneo, que consiste en una doble capa de piel y grasa subcutánea, se mide con un calibrador especial de pliegue cutáneo en varios lugares. Pueden utilizarse las localizaciones subescapular, torácica inferior, iliaca y abdominal, pero el tríceps deltoideo se usa con mayor frecuencia porque
es fácilmente accesible y suele estar exento de edema. El PCT varía desde 0,5 a 2,5 cm (media, 1,2 cm) en varones adultos normales y desde 1,2 a 3,4 cm (media, 2,0 cm) en mujeres adultas normales. Se considera que un Paciente cuyo PCT es <50% del estándar I y II de NHANES (National Health and Nutrition Examination Surveys) tiene deplecionados sus depósitos de grasa corporal; se considera obeso a aquel cuyo PCT está un 100% por encima del estándar.
El área muscular de la mitad superior del brazo se emplea para valorar la masa muscular corporal magra. Se obtiene a partir del PCT y la circunferencia de la mitad del brazo, la cual se mide en el mismo lugar que el PCT, con el brazo derecho del Paciente en una posición relajada. La circunferencia de la mitad del brazo es en promedio unos 32 ± 5 cm en varones y 28 ± 6 cm en mujeres. La fórmula para calcular el área muscular de la mitad superior del brazo en cm2 es:
|
[circunferencia en la
mitad del brazo (cm) |
|
|
|
4p |
|
- 10 (varones) o - 6,5 (mujeres) |
|
|
Esta fórmula corrige el área de la parte superior del brazo para grasa y hueso. Los valores medios para el área muscular en la mitad del brazo son 54 ± 11 cm2 para los varones y 30 ± 7 cm2 para las mujeres. Un valor 35% por debajo de este estándar (según la edad) indica una depleción de masa corporal magra (v. tabla 2-4).
Procedimientos de imagen y pruebas de laboratorio
Los procedimientos y las pruebas del laboratorio bioquímico son útiles en la valoración del estado nutricional. Las radiografías del tórax y del esqueleto se emplean para determinar la función cardiopulmonar y la densidad ósea. Las perturbaciones GI secundarias a la malnutrición se pueden estudiar radiográficamente con medios de contraste. La TC y la RM son útiles para visualizar los tejidos blandos.
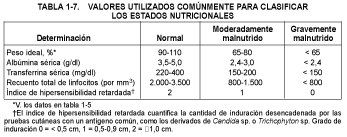
La instrumentación analítica moderna con cromatografía líquida de alta resolución, el radioinmunoensayo de enzimas o la fotometría de llama han mejorado considerablemente la sensibilidad y la especificidad de las pruebas bioquímicas del estado nutricional. Medir los niveles plasmáticos o la excreción urinaria de proteínas, lípidos, electrólitos, oligoelementos y vitaminas puede suministrar información sobre los depósitos corporales de esos nutrientes. Las pruebas enzimáticas dependientes de nutrientes pueden aplicarse tanto a eritrocitos como a leucocitos sanguíneos, y el estado inmunológico puede valorarse mediante la determinación de recuentos linfocitarios, niveles de inmunoglobulinas y la respuesta de los linfocitos a mitógenos, y mediante la realización de pruebas cutáneas (v. tabla 1-6). Los valores usados comúnmente para clasificar el estado nutricional de los Pacientes se muestran en la tabla 1-7.

SOPORTE NUTRICIONAL
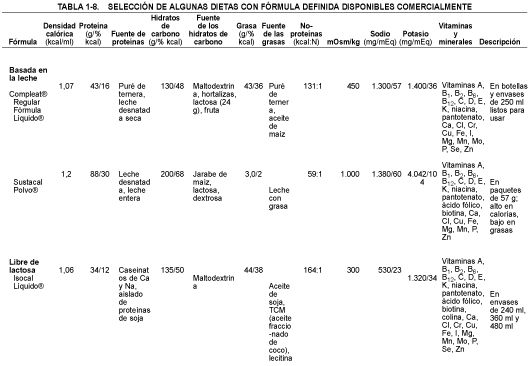
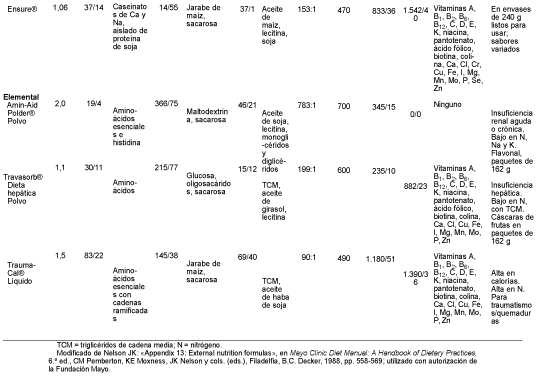
El suplemento oral con alimentos energéticos y ricos en proteínas está indicado en los Pacientes con dietas modificadas persistentemente, en los Pacientes con enfermedades crónicas y anorexia o en los que padecen enfermedades inflamatorias crónicas o procesos malignos. En la práctica, los productos comerciales constituyen un método más fiable y aceptable de suplemento que los alimentos normales (tabla 1-8).
NUTRICIÓN ENTERAL
La alimentación por sonda enteral puede utilizarse en Pacientes con un tracto GI funcional para suplementar la alimentación oral o reemplazarla del todo. Esto último está indicado en Pacientes que necesitan un aporte proteico y calórico intenso o en quienes no pueden o no quieren tomar el suplemento oral. La nutrición enteral es más segura y barata que la nutrición parenteral total y es la vía preferida cuando la integridad del tracto GI está conservada. Las indicaciones generales comprenden la anorexia prolongada, la malnutrición proteicoenergética grave, el traumatismo craneal y cervical o los trastornos neurológicos que impiden una alimentación oral satisfactoria, el coma o el estado mental deprimido, la insuficiencia hepática y las afecciones graves (p. ej., quemaduras) en las cuales las necesidades metabólicas son elevadas. Indicaciones específicas pueden ser la preparación del intestino para la cirugía en Pacientes en estado grave o malnutridos, el cierre de fístulas enterocutáneas, la adaptación del intestino delgado tras una resección intestinal masiva y los trastornos asociados con malabsorción, como la enfermedad de Crohn.
La mezcla de nutrientes se instila directamente en el extremo proximal del intestino delgado o inmediatamente proximal al mismo a través de una sonda nasogástrica o nasoduodenal, o con menor frecuencia a través de un estoma (gastrostomía o yeyunostomía). La elección de la vía depende de las circunstancias individuales, pero la disponibilidad de diversas sondas blandas de pequeño calibre para la alimentación nasogástrica y nasoduodenal ha determinado la preferencia por estas vías.
Además de los suplementos de alto valor energético y proteico, las dietas elementales (definidas químicamente) suelen administrarse por esta vía enteral. Éstas suministran nutrientes esenciales en una forma de fácil asimilación, exigen una digestión activa escasa o nula y tienen un residuo mínimo. Los componentes de algunas dietas elementales se indican en la tabla 1-8.
La alimentación nasogástrica o nasoduodenal suele iniciarse con una solución al 25% peso/volumen; se administra 1 kcal/ml a una velocidad de 50 ml/h y se aumenta en fracciones de 25 ml/h hasta un total de 125 ml/h (3.000 kcal/24 h). La alimentación por yeyunostomía se inicia con una solución al 10% peso/volumen con 50 ml/h y se aumenta en fracciones de 25 ml/h hasta alcanzar las necesidades diarias de líquido. Después la concentración se aumenta en un 5% peso/volumen/día hasta alcanzar la tolerancia máxima (por lo general, 20% peso/volumen; 0,8 kcal/ml a 125 ml/h para 2.400 kcal/día).
Las complicaciones de la alimentación enteral no suelen ser ni frecuentes ni graves y pueden evitarse con una monitorización cuidadosa. Hasta un 20% de los Pacientes pueden tener diarrea y molestias GI debido a intolerancia del intestino a un componente nutriente principal o a la carga líquida osmótica de la fórmula. La esofagitis es rara con las sondas blandas de pequeño calibre; la aspiración traqueal, una complicación grave, puede evitarse prestando atención a los detalles de la técnica. Los trastornos electrolíticos, la sobrecarga de la volemia y el síndrome de hiperosmolaridad deben vigilarse con la monitorización diaria del equilibrio de agua, electrólitos, osmolalidad y urea en sangre.
NUTRICIÓN PARENTERAL
La nutrición parenteral es la administrada por vía i.v. La nutrición parenteral parcial proporciona sólo una parte de las necesidades nutricionales diarias, suplementando la ingesta oral. Muchos Pacientes hospitalizados reciben soluciones de dextrosa o aminoácidos por este método como parte de su cuidado de rutina.
Nutrición parenteral total (NPT)
La NPT suministra la totalidad de las necesidades nutricionales diarias del Paciente. Puede utilizarse una vena periférica para períodos cortos, pero los períodos más prolongados con soluciones concentradas pueden producir fácilmente la trombosis. Por tanto, suele ser necesaria una vía de acceso venosa central. La NPT se emplea tanto en el hospital como en el domicilio (NPD), haciendo posible a muchas personas que han perdido la función del intestino delgado llevar una vida útil en su casa.
Indicaciones: Los Pacientes con malnutrición grave que están en preparación para cirugía, radioterapia o quimioterapia por cáncer pueden recibir NPT antes del tratamiento y después, para mejorar y mantener su estado nutricional. En cirugía mayor, quemaduras graves, fracturas múltiples, la NPT reduce la morbididad y la mortalidad subsiguientes, estimula la reparación tisular y potencia la respuesta inmunológica. El coma y la anorexia prolongada suelen requerir NPT tras
la alimentación enteral intensiva en las primeras etapas. Las patologías que exigen reposo intestinal completo (p. ej., algunas etapas de la enfermedad de Crohn, colitis ulcerosa, pancreatitis grave) y los trastornos GI pediátricos (p. ej., anomalías congénitas, diarrea inespecífica prolongada) frecuentemente responden bien a la NPT.
Necesidades básicas: La NPT requiere agua (30 a 40 ml/kg/día) y energía (30 a 60 kcal/kg/ día), en función del gasto energético, y aminoácidos (1 a 3 g/kg/día), en función del grado de catabolismo. Estas necesidades, y las de vitaminas y elementos para Pacientes adultos, se resumen en la tabla 1-9.

Las soluciones básicas para NPT suelen prepararse en lotes de un litro según fórmulas estándar o modificadas. Un Paciente sin hipermetabolismo
o enfermedad crónica grave necesita 2 litros de fórmula estándar por día o cantidades diferentes de una fórmula modificada. Las emulsiones de lípidos que aportan ácidos grasos esenciales y triglicéridos (v. tabla 1-10) pueden utilizarse además de una solución básica.
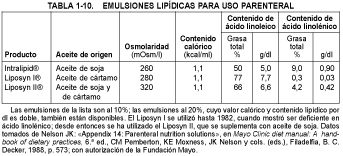
Procedimiento: Las soluciones deben prepararse en condiciones asépticas bajo una campana de flujo laminar con filtro de aire. La inserción de un catéter venoso central nunca se lleva a cabo como procedimiento de urgencia y requiere condiciones asépticas totales y una asistencia suficiente. La colocación de un catéter en la subclavia es una técnica estándar, que utiliza un catéter de Broviac o de Hickman. Se elige un punto inmediatamente por dentro y por debajo del punto medio de la clavícula, y la aguja se introduce a través del músculo pectoral en la vena subclavia y después hacia la vena cava superior. Siempre se obtiene una radiografía del tórax después de la inserción del catéter o, si se cambia de posición, para confirmar la localización de la punta. La línea de NPT no debe utilizarse para ningún otro fin. El tubo externo debe cambiarse cada 24 h con la primera bolsa del día. No se recomiendan los filtros en la línea. Los apósitos oclusivos especiales son una parte esencial del mantenimiento del catéter y suelen cambiarse cada 48 h con precauciones asépticas y estériles totales.
Precauciones durante la administración: Se inicia la infusión de la solución con lentitud al 50% de las necesidades calculadas para el Paciente, y se completa el equilibrio de líquidos con dextrosa al 5%. Deben administrarse simultáneamente las fuentes de energía y de nitrógeno. La cantidad de insulina normal administrada (añadida directamente a la solución de NPT) depende de las cifras de la glucemia; si la glucemia es normal (en ayunas 70 a 110 mg/dl [3,89 a 6,10 mmol/ l]), la dosis inicial habitual es de 5 a 10 U insulina normal/l de líquido NPT que contiene dextrosa al 25% en la concentración final. Deben adoptarse medidas para evitar la hipoglucemia de rebote después de interrumpir las altas concentraciones de dextrosa.
Fórmulas: Existe una gran variedad en el uso común. Se puede elegir una solución lipídica y adaptar el patrón exacto de los electrólitos añadidos para satisfacer las necesidades del Paciente.
Los Pacientes con insuficiencia de algún órgano necesitan fórmulas modificadas especialmente. Los Pacientes con insuficiencia renal o hepática requieren fórmulas con un contenido de aminoácidos reducido, los que tienen insuficiencia cardíaca necesitan que se limite la ingesta de volumen (líquido) y los que tienen insuficiencia respiratoria requieren que la mayor parte de las calorías no proteicas se suministren mediante una emulsión de lípidos para evitar el aumento de producción de CO2. Los niños que necesitan NPT tienen también requerimientos nutricionales especiales.
Control: Diariamente se debe controlar lo siguiente: peso, urea y glucosa en plasma (varias veces al día hasta que sea estable), hemograma completo, gasometría, balance de líquidos exacto, orina de 24 h y electrólitos. Cuando el Paciente se haya estabilizado, la frecuencia de las pruebas puede reducirse en gran parte. Deben realizarse pruebas de función hepática, y dos veces a la semana deben medirse proteínas plasmáticas, tiempo de protrombina, osmolalidad en plasma y orina y calcio, magnesio y fosfato (no durante la infusión de glucosa). La evolución debe seguirse en un gráfico. La valoración nutricional y la fracción C3 del complemento deben repetirse cada 2 semanas.
Complicaciones: El mayor impedimento para el uso de la NPT es la existencia de una o más complicaciones. En los servicios donde se ha adoptado el trabajo en equipo, las complicaciones se redujeron a <5%. Las complicaciones pueden ser metabólicas (relativas a la fórmula nutricional) o no metabólicas (debidas a fallos en las técnicas de administración).
Son complicaciones metabólicas la hiperglucemia y la hiperosmolalidad, que deberían evitarse con un control cuidadoso y mediante la administración de insulina. La hipoglucemia se desencadena con la interrupción brusca de la constante infusión de dextrosa concentrada. El tratamiento consiste en la infusión periférica de dextrosa al 5 o al 10% durante 24 h antes de reanudar la alimentación por la vía central. Las anomalías de los electrólitos y los elementos séricos deben detectarse mediante su control antes que aparezcan signos o síntomas. El tratamiento implica modificaciones adecuadas de las infusiones siguientes o, si la corrección se necesita con urgencia, infusiones venosas periféricas adecuadas. Las deficiencias de vitaminas o de elementos se presentan con mayor probabilidad durante una NPT prolongada (v. caps. 3 y 4). No es rara la elevación del BUN durante la NPT, que puede ser consecuencia de una deshidratación hiperosmolar, que es posible corregir administrando agua libre en forma de solución de dextrosa al 5% en una vena periférica. La hiperamoniemia no constituye un problema en los adultos con las soluciones de aminoácidos disponibles actualmente. En los lactantes, los signos son letargia, sacudidas musculares y convulsiones generalizadas: la corrección consiste en suplementos de arginina a un total de 0,5 a 1,0 mmol/ kg/día. La enfermedad ósea metabólica, que produce intensos dolores periarticulares, en las extremidades inferiores y en la espalda en algunos Pacientes que reciben NPT prolongada, se asocia con bajas concentraciones séricas de 1,25 (OH)2D3 (calcitriol). La interrupción temporal o permanente de la NPT es el único tratamiento conocido. La disfunción hepática, manifestada por elevaciones de transaminasas, bilirrubina y fosfatasa alcalina, es frecuente al iniciar la NPT, pero esas elevaciones suelen ser transitorias (v. también cap. 37). Se detectan con el control regular. Las elevaciones tardías o persistentes pueden tener relación con la infusión de aminoácidos, y debe reducirse en tal caso el suministro de proteínas. Una hepatomegalia dolorosa indica acumulación de grasa, y debe reducirse la cantidad de hidratos de carbono. Las reacciones adversas a las emulsiones lipídicas (p. ej., disnea, manifestaciones alérgicas cutáneas, náuseas, cefalea, dolor de espalda, sudoración y mareos) son raras, pero pueden presentarse tempranamente. Puede aparecer hiperlipidemia pasajera y es especialmente frecuente en la insuficiencia renal y hepática. Las reacciones adversas tardías a las emulsiones lipídicas son hepatomegalia, elevación leve de las enzimas hepáticas, trombocitopenia, leucopenia y alteraciones en los estudios de la función pulmonar, especialmente en lactantes prematuros con síndrome de sufrimiento respiratorio. Puede estar indicada la interrupción temporal o permanente de la infusión de emulsión lipídica.
Entre las complicaciones no metabólicas, el neumotórax y la formación de hematomas son las más comunes, pero también se ha descrito lesión de otras estructuras y embolia gaseosa. La colocación correcta del extremo del catéter en la vena cava superior tiene que confirmarse siempre mediante radiografía torácica antes de la infusión del líquido de la NPT. Las complicaciones relacionadas con la colocación del catéter central deberían ser <5%. Las complicaciones más graves del tratamiento con NPT son el tromboembolismo y la sepsis relacionada con el catéter. Son microorganismos frecuentes: Staphylococcus aureus, Candida sp., Klebsiella pneumoniae, Pseudomonas aeruginosa, S. albus y Enterobacter sp. La fiebre durante la NPT debería ser investigada. Si no se encuentra la causa y la temperatura permanece elevada más de 24-48 horas, debe interrumpirse la infusión con catéter central. Antes de retirar el catéter, se debe extraer sangre para cultivo directamente del catéter central y del lugar de infusión. Tras la retirada se deben cortar 5 a 8 cm de la punta del catéter con bisturí o tijeras estériles, se colocan en un tubo seco para cultivo y se remiten para cultivo bacteriano y fúngico. Puede presentarse sobrecarga de la volemia cuando las necesidades energéticas diarias son altas y exigen grandes volúmenes de líquido. Debe determinarse el peso diariamente; una ganancia >1 kg/día indica sobrecarga de la volemia, en cuyo caso debe reducirse la administración diaria de líquido.
INTERACCIONES DE NUTRIENTES Y FÁRMACOS
Las interacciones importantes entre nutrientes y fármacos son los efectos de la dieta sobre la biodisponibilidad de fármacos, la farmacocinética alterada en las deficiencias nutricionales, los cambios de apetito inducidos por medicamentos y la malnutrición inducida por fármacos (v. cap. 301).
Los componentes individuales de los alimentos pueden potenciar, retardar o reducir la absorción de fármacos. Por ejemplo, la tiramina, un componente del queso y un vasoconstrictor potente, puede llevar a crisis hipertensivas en algunos Pacientes que toman inhibidores de monoaminooxidasa y comen queso. Las dietas ricas en proteínas pueden potenciar parcialmente la velocidad del metabolismo de fármacos al estimular la inducción del citocromo P-450. Las dietas que alteran la flora bacteriana pueden afectar notablemente el metabolismo global de ciertos fármacos.
La deficiencia de nutrientes, como calcio, magnesio o cinc, puede hacer más difícil el metabolismo de los fármacos. Las deficiencias de energía y proteínas reducen los niveles tisulares de enzimas y pueden dificultar la respuesta a los fármacos al reducir la absorción y causar disfunción hepática. La respuesta farmacológica también puede afectarse por el deterioro de la absorción debido a cambios en el tracto GI. La deficiencia de vitamina C se asocia con disminución de la actividad
de enzimas metabolizadoras de fármacos. La frecuencia de reacciones farmacológicas adversas en los ancianos puede estar relacionada con una situación de hipovitaminosis C.
Muchos fármacos afectan al apetito, la absorción y el metabolismo tisular (v. tabla 1-11).
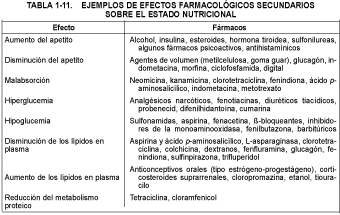
Ciertos fármacos afectan al metabolismo mineral. Los diuréticos, en especial las tiacidas y los corticosteroides, pueden causar depleción de potasio, lo que incrementa el riesgo de arritmias cardíacas inducidas por la digital. El uso habitual de purgantes también puede conducir a depleción de potasio. El cortisol, la desoxicorticosterona y la aldosterona causan una intensa retención de sodio y agua, al menos pasajera; la retención es mucho menor con la prednisona, la prednisolona y los análogos de corticosteroides más recientes. La retención de sodio y agua también se produce con los anticonceptivos orales estrógenos-progestágenos y con la fenilbutazona. Las sulfonilureas, la fenilbutazona, el cobalto y el litio pueden dificultar la captación o la liberación de yodo por el tiroides; los anticonceptivos orales pueden rebajar el cinc y elevar el cobre en el plasma, y el uso prolongado de corticosteroides puede producir osteoporosis.
El metabolismo de las vitaminas se ve afectado por algunos fármacos. El etanol retarda la absorción de tiamina, y la isoniazida es un antagonista de la niacina y la piridoxina. El etanol y los anticonceptivos orales inhiben la absorción del ácido fólico. La mayoría de los Pacientes que reciben difenilhidantoína, fenobarbital, primidona o fenotiazinas en el tratamiento anticonvulsivo prolongado desarrollan niveles bajos de folato sérico y eritrocitario y a veces anemia megaloblástica, probablemente porque se afectan las enzimas metabolizadoras de fármacos de los microsomas hepáticos. Los suplementos de ácido fólico pueden interferir con la acción de los fármacos anticonvulsivos, pero los suplementos de tabletas de levaduras parecen elevar los niveles de folato sin tener ese efecto. La deficiencia de vitamina D inducida por los anticonvulsivos está bien identificada. Se ha descrito malabsorción de vitamina B12 con ácido aminosalicílico, yoduro potásico de liberación lenta, colchicina, trifluoperacina, etanol y anticonceptivos orales.
Puede presentarse depresión en mujeres que toman anticonceptivos orales, casi siempre con los de alto contenido en progestágenos. Se piensa que el mecanismo puede ser una inducción de la triptófano pirrolasa, lo que conduce a una desviación de la piridoxina para la síntesis de niacina a expensas de la formación del neurotransmisor 5-hidroxitriptamina. Estas Pacientes suelen responder con 25 mg de piridoxina 3 veces al día.
El metabolismo de un nutriente puede verse afectado por otros nutrientes. Por ejemplo, algunas sustancias dietéticas dificultan o facilitan la absorción de hierro no hémico (v. anemias causadas por deficiencia eritropoyética, cap. 127).
ADITIVOS Y CONTAMINANTES DE LOS ALIMENTOS
La adición de productos químicos a los alimentos para facilitar su elaboración y conservación, mejorar sus propiedades organolépticas y controlar los contaminantes naturales está regulada legalmente de manera muy estricta. Sólo se permiten aditivos alimentarios seguros a niveles de acción especificados después de superar exigentes pruebas de laboratorio. Los problemas de salud descritos como sospechosos de ser causados por aditivos alimentarios han sido triviales y en gran parte anecdóticos. No se han establecido los efectos adversos a largo plazo sobre la salud en el caso de los aditivos y los contaminantes aprobados.
Las ventajas de los aditivos, incluida la reducción del deterioro de los alimentos y la presentación al público de una variedad mayor de alimentos atractivos que de otro modo sería imposible, tienen que ser ponderadas frente a los riesgos conocidos. Los problemas concomitantes suelen ser complicados. Un ejemplo es el uso de los nitritos en las carnes curadas. Los nitritos inhiben el crecimiento de Clostridium botulinum y confieren a las carnes conservadas el sabor deseado. Sin embargo, está demostrado que los nitritos se convierten en el organismo en nitrosaminas, que son conocidos carcinógenos en los animales. Por otra parte, la cantidad de nitrito añadida a la carne curada es pequeña comparada con la cantidad de nitratos presente de forma natural en los alimentos que se convierte a nitritos por la acción de las glándulas salivares. Además, la vitamina C de la dieta puede reducir la formación de nitritos en el tracto GI. Es motivo de preocuPación el informe de hipersensibilidad (alergia) en algunas personas susceptibles a algunos aditivos, especialmente a agentes colorantes. No obstante, la mayoría de esas reacciones las causan alimentos ordinarios (v. Alergia e intolerancia a alimentos, cap. 148).
Los niveles de contaminantes venenosos o perjudiciales, como los residuos de pesticidas, también están regulados estrictamente. Los contaminantes no pueden eliminarse del todo de ciertos alimentos sin dañarlos. Se han establecido niveles considerados inocuos por la FDA (niveles de tolerancia) para diversos alimentos. Por ejemplo, el nivel de tolerancia residual de la aflatoxina (un producto de origen fúngico que se encuentra principalmente en los cacahuetes, sobre todo si no son frescos, y que es un conocido carcinógeno en animales) es de 20 ppb para cacahuetes y productos derivados de ellos, pero 0,5 ppb para la leche. El nivel de tolerancia es de 0,5 ppb para el plomo de la leche evaporada y de 1,0 ppm para el mercurio en el pescado, ostras, almejas, mejillones y trigo. Por lo general esos niveles no han causado enfermedad o efectos adversos en seres humanos.